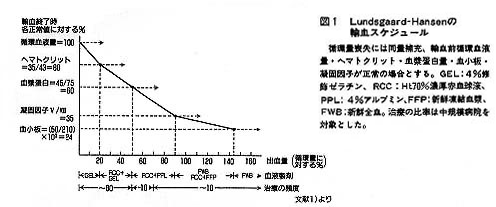
出血時の輸血については古くLundsgaard-Hansen1.が図式を示しています(図1)。この考え方は理論的には今日もなおその正当性を失っておらず、従って古典ということができます。しかし実際の輸血、特に手術時の出血については各専門領域の外科医の思想や経験も大切となります。ここでは一般論としての外科輸血の現代的適応について述べることにします。
今日の成分輸血は各成分の役割と出血時のそれらの低下を考えてみれば理論的には理解できるわけです。即ち、代償能力の小さい赤血球についてはRCC(人赤血球濃厚液)を、組織間液から補充される血漿や有効血中濃度の低い凝固因子については大量出血に際してのみFFP(新鮮凍結人血漿)を、新生能力の高い血小板についてはさらに大量の出血に対してPC(人血小板濃厚液)を、ということになります。
次にそうした成分が全血で供給できないかを考えますと、赤血球とアルブミンはよいでしょうが、凝固因子は保存血では期待できず、あえて全血を使うなら、新鮮血しかありません。また血小板は室温で振盪保存しなければなりませんから全血では不適当です。従って結論として、厚生省のガイドラインが述べているように2.、600mLまでの出血には輸液を、600~1,200mLの出血には赤血球製剤を、1,200mLを越える出血には全血と赤血球製剤の併用を、となります。ただし最後の適応については、ガイドラインには禁忌と書いてありますが、理論的にはRCCとFFPの併用とした方がすっきりするかもしれません。なお血小板の適応については意見が分かれるところであり、厚生省のガイドラインにもふれておりませんが、交通事故などの大量出血に際して、oozingをとめられない場合には経験的にも理論的にも正当化できると考えられます。
さて1,200mL以上の出血における全血とは何でしょうか。赤血球とアルブミンという意味で一応保存血を意味していると思われます。しかし循環血液量を越える出血では出血傾向が観察され、当然新鮮血が考慮にのぼるでしょう。しかし現行の血液事業は新鮮血を念頭においておりません。だからといって院内輸血を行えば、輸血感染症やGVHDの温床となりかねないでしょう。
次に輸血の終局点はどこかという話になります。慢性の貧血においては赤血球輸血の基準はHbで7g/dLとされております。しかし急性出血においては生体の代償機能は十分に働いていませんから、輸血の終局はHb7g/dLというわけにはなりません。10g/dLくらいが目安になるでしょう。また血漿蛋白濃度も6g/dLが目安となるでしょう。これが低いと組織浮腫が改善されず循環虚脱の傾向を助長します。また血小板については50,000/μLが目安となるでしょう。いずれにしても輸血は有効性と危険性の比較考慮の上になされるべきで、米国のようにHIVのリスクが高い所ではもっと輸血は慎重にならざるをえないでしょう。我が国は幸いなことに世界で最も安全な輸血を実現してきております。HIVの感染については1例を認めてはいますが、HTLV-Ⅰの感染は皆無です。またHBV、HCVの感染は0.2%以下という成績を見ると、残るはGVHDの制御といっても過言ではありません。それゆえ新鮮血が一見適応であってもRCCとFFPの併用の方が望ましいというわけです。
なぜなら、GVHDは採血後10日までの血液製剤に集中しておこっている3.からです。