平成の時代まで

血液事業の歴史
平成の時代

輸血の始まり
近代の科学的な輸血法が日本に入ってきたのは、1919年(大正8年)のことでした。そして、1930年(昭和5年)、時の浜口首相が東京駅で凶漢にピストルで撃たれるという事件が起きたのですが、この時、東大の塩田教授らが駆けつけて、駅長室で輸血を行い生命を救いました。この出来事が大きな関心を呼び、輸血が一般的に行われるようになるきっかけとなりました。
輸血は、血液を採取してそのまま輸血することから始まりました。それは、患者さんの寝ているベッドの隣に血液の提供者を寝かせ、提供者から注射器などに採取した血液を直ちに輸血する方法で、いわゆる「まくら元輸血」といわれていました。

血液センターの創設
この輸血法は血液の安全性に問題があり、ついに1948年(昭和23年)、東大病院で輸血による梅毒感染という事故を招いてしまいました。この事故は、当時のマスコミにも大々的に報道され、大きな問題となりました。そこで、厚生省は日本赤十字社、東京都、日本医師会などの代表者を集め、本格的に血液事業に取り組むことを決めたのです。
これに基づき、日本赤十字社は米国赤十字社の指導と援助を受け、保存血液の製造に着手し始めました。そして、1952年(昭和27年)4月10日、日本初の血液銀行(現赤十字血液センター)である日本赤十字社東京血液銀行業務所が開業したのです。

売血の時代

こうして日本赤十字社は、無償で血液を提供してもらう献血を健康な人に呼び掛けました。
しかし、相前後して生まれた民間の商業血液銀行が、当時の経済的不況の荒波にもまれていた一部の人々から血液を買っていたために、献血者は極端に減ってしまいました。1952年(昭和27年) 949人、翌年1,614人、それが1958年(昭和33年)には254人になってしまったのです。
自分の血液を売る人々の多くは、定職に就けない人たちで、毎日仕事があるわけでもなく、雨の日などはたちまち収入の道を閉ざされてしまいました。そのため、仕事に就けなかった日には生活費を得ようと、血液を売りに行きました。これが習慣となると、今度はつらい仕事よりも、血液を売ってお金をもらったほうが楽になってしまったのです。そうなると、いきおい月1回の売血が週1回になり、さらに頻繁になって、当時の調べによると、なんと1カ月に70回以上も売血した人がいたそうです。
このように、供給源を売血者に頼っていたため、売血者の血液は、赤血球が回復しないうちにまた売血してしまうので、赤血球の少ない黄色い血しょうばかりが目立つものになってしまいました。

献血の推進を閣議で決定

健康を害するほど売血を繰り返した人の血液は、輸血しても効果が少ないばかりか、輸血後肝炎などの副作用を招きがちで、これが大きな社会問題となりました。また、自分の生命ともいえる血液を切り売りしたり買い入れたりすること自体、人身の売買につながるとして社会の批判を浴びたのです。
高校生や大学生を中心とした売(買)血追放運動が各地で起こり、ついに国会でも取り上げられました。そこで政府は1964年(昭和39年)8月21日、「献血の推進について」(政府は、血液事業の現状にかんがみ、可及的速やかに保存血液を献血により確保する体制を確立するため、国及び地方公共団体による献血思想の普及と献血の組織化を図るとともに、日本赤十字社または地方公共団体による献血受入れ体制の整備を推進するものとする。)を閣議で決定したのです。こうして、赤十字血液センターが各地に開設されていき、献血の受け入れ体制は急速に充実していきました。
以来、献血は年を追うごとに増えていき、1968年(昭和43年)には、民間血液銀行の買血による保存血液はすっかり影を潜めました。

献血手帳の改正へ
民間血液銀行の保存血液の製造中止により、売(買)血はほとんど姿を消しましたが、献血者の確保と必要とされる血液を安定的に確保することが最大の課題でした。そのため、献血手帳には「あなたやあなたのご家族が輸血を必要とされるとき、この手帳で輸血が受けられます」と表記し、献血を推進してきました。その根底には預血思想が強く流れており、献血の基本理念に合致していなかったのです。 この当時、わが国における輸血医学は、全血輸血から血液成分の輸血へと急速に転換し、それに伴って需要量そのものも激増傾向を示してきました。そのような状況下において、輸血を受ける際に、献血手帳を確保するための精神的、経済的負担を強いられるとして、社会的批判が高まりました。

一方、所要量の献血手帳は確保済みとの理由で献血を辞退する団体が出始め、以後の血液の安定的確保が憂慮されるに至りました。こうした問題を引き起こしている根本原因は、献血手帳の預血的運用にあることは明らかであるため、人道の精神と人類愛に根差す社会的献血を推進しようと、1982年(昭和57年)4月、献血手帳から供給欄が削除され、輸血が必要なとき、誰でも安心して必要なだけ輸血を受けられるようになりました。

新しい献血方法の導入
輸血用血液は100%献血によって確保されています。しかし、血液中の血しょう成分からつくる血しょう分画製剤(アルブミン・免疫グロブリン・血液凝固因子製剤など)については、現在も外国からの原料血しょうもしくは製品の輸入に頼っている部分があります。WHO(世界保健機関)からは、「自国で必要とする血液は自国で確保すべし」との勧告(1975年)を受けており、このことは大きな問題となってきました。
1984年(昭和59年)10月、厚生省に血液事業検討委員会が設置され、血しょう分画製剤を国内の献血で製造していくことや、血液製剤の不適正な使用の見直し、献血基準の見直しなどが検討されました。
1986年(昭和61年)4月からは、委員会の中間報告<1985年(昭和60年)8月>を基にして、新しい献血基準が採用され、血しょう分画製剤の製造に必要な血しょうを確保するため、また輸血の効果と安全性を高めるために、400mL献血と成分献血が導入されました。
血液製剤使用の適正化については、1986年(昭和61年)7月に委員会の第2次中間報告が提出され、血液製剤の使用基準が定められました。
しかし、委員会の報告に沿ったさまざまな施策にもかかわらず、肝心の血しょう分画製剤の原料血しょうを確保するという当初の目標を達成するには、計画していた5カ年では事実上不可能ということが明らかになってきました。
一方、国会では1988年(昭和63年)末、血しょう分画製剤の中でも血液凝固因子製剤について、早期の国内自給を求める決議がなされました。
これらのことから、今までの施策を再度見直し、すべての血液製剤を国内献血で自給する、という目標の達成をより確実なものとするため、厚生省内に新たに新血液事業推進検討委員会が設けられ、検討が加えられてきました。

すべての血液製剤の国内自給と安全性の向上をめざして ~平成の時代~
1989年(平成元年)9月、委員会から提出された第一次報告で、緊急性の高い血液凝固因子製剤の自給を1991年度(平成3年度)に達成することが第一目標とされました。
この血液凝固因子製剤を国内の献血で自給していくには、成分献血を積極的に推進、普及していかなければなりません。そのため、各赤十字血液センターでは、段階的に成分献血を中心とした献血ルームを設置するとともに、移動献血車においても成分献血にご協力いただけるよう成分対応型移動献血車を整備するなど、献血の受け入れ体制づくりに取り組みました。

1990年(平成2年)、血しょう分画製剤を製造するために一部民間製薬会社が行っていた有償採しょう(買血)が中止されました。これにより日本の「売(買)血」は幕を閉じ、血液製剤の製造を目的とする採血は、日本赤十字社のみが行うこととなりました。
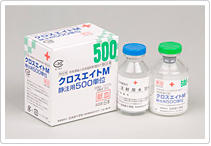
1991年(平成3年)4月、以前より血液凝固因子製剤の国内自給に向けて準備が進められていた北海道千歳市の日本赤十字社血漿分画センター〔1983年(昭和58年)6月開設〕に「血液凝固因子製剤製造棟」が完成し、従来から献血血液をもとに製造している血しょう分画製剤(アルブミン・免疫グロブリン製剤)に加えて、血液凝固因子製剤の製造体制が整備され、1992年(平成4年)3月、血液凝固因子製剤「クロスエイトM」が全国の医療機関に供給されるようになりました。
また、献血血液をより効率的に利用するために、新しい血液製剤〔赤血球M・A・P「日赤」〕(同年1月21日製造承認)が導入されました。
日本赤十字社は、公的な骨髄バンクとして設立された財団法人骨髄移植推進財団が推進する骨髄バンク事業の中で赤十字血液センターが培ってきた技術をもって、HLAの検査とドナー登録業務について協力することとし、1991年(平成3年)12月、全国の血液センター67カ所に骨髄データセンターを設置し、翌月より業務を開始しました。
ドナー登録者数は、1998年(平成10年)8月に10万人を突破、2004年(平成16年)11月には、20万人を突破し、骨髄移植累計も6,000例を達成しました。
また、骨髄ドナー登録時のHLA検査については、2005年(平成17年)3月から従来の血清学的検査からDNA検査に変更することになりました。

献血基準の変更
1990年(平成2年)12月、新血液事業推進検討委員会は、第一次報告のフォローアップとともに、献血基準の見直しと血液製剤の供給問題など、当面取り組むべき課題を取りまとめた第二次報告を提出しました。
特に、献血基準の見直しについては、医学的知見や諸外国の例を参考に、献血者の健康に支障のない範囲で、より多くの人に参加していただけるよう改正され、1991年(平成3年)4月から実施されました。
1998年(平成10年)9月28日、厚生省中央薬事審議会血液製剤特別部会での検討を経て1999年(平成11年)4月1日より全血献血、血しょう成分献血の献血年齢の上限が64歳から69歳に引き上げられ、高齢化社会の中にあって、多くの健康な年配者にも献血にご協力いただけるようになりました。

献血申込書と問診票
ウインドウ・ピリオドの問題を解決できるものではありませんが、この検査の限界を補うために、「輸血によるエイズや肝炎などへの感染を防止するため、献血者に対する問診を強化すべきだ」との厚生省・血液問題検討会の報告を受け、日本赤十字社では、献血者の健康を守り、かつ、輸血を受けられる患者さんの安全性を高められるようさまざまな取り組みを行い、より安全性の高い献血血液の確保を目指しています。

1995年(平成7年)6月12日、厚生省血液問題検討会は「輸血用血液製剤の安全性に関する報告書」をまとめました。日本赤十字社はこの報告書を受け、同年7月1日から全国の血液センターで使用する献血申込書(診療録)に、新形式の問診票を導入しました。
BSEいわゆる狂牛病に関連して、欧州で猛威を振るう変異型クロイツフェルト・ヤコブ病(vCJD)が血液製剤を介して人に感染することが否定できないこともあり、厚生省中央薬事審議会の血液製剤特別部会は2000年(平成12年)2月1日から1980年(昭和55年)から1996年(平成8年)の間に通算6カ月以上英国に滞在(居住)していたことがある方の献血をお断りすることにしました。そして、2001年(平成13年)3月31日から英国に加え、アイルランド、スイス、スペイン、ドイツ、フランス、ポルトガルに1980年以降、通算6カ月以上の滞在歴がある方に受入制限地域を拡大、さらに同年11月30日から7カ国にイタリア、オランダ、ベルギーを加えたのに続き、2003年(平成15年)6月27日からはアイスランド、アルバニア、アンドラ、オーストリア、ギリシャ、クロアチア、サンマリノ、スウェーデン、スロバキア、スロベニア、セルビア・モンテネグロ、チェコ、デンマーク、ノルウェー、バチカン、ハンガリー、フィンランド、ブルガリア、ポーランド、ボスニア・ヘルツェゴビナ、マケドニア、マルタ、モナコ、リヒテンシュタイン、ルーマニア、ルクセンブルグの26カ国に1980年(昭和55年)以降通算5年以上の滞在(居住)歴がある方からも伝播の機序が明確になり、安全性が確認されるまでの間、念のため問診の強化に努め献血をお断りすることにしました。

2005年(平成17年)2月、国内で初めて変異型クロイツフェルト・ヤコブ病の発症事例が確認されたことから、厚生労働省薬事・食品衛生審議会薬事分科会血液事業部会運営委員会での審議を踏まえ、より予防的な対応として、今回のvCJD患者の渡航歴等が判明し、同部会安全技術調査会で検討を行うまでの間、暫定的に英国滞在歴通算1カ月(30日)以上の方の献血をお断りすることにし、全国で同年2月28日までに(大阪センターは2月22日から)実施しました。その後、同患者の正確な渡航歴が判明し、同部会運営委員会等において検討が重ねられた結果、同年6月1日から英国に1980年(昭和55年)から1996年(平成8年)までに1日以上滞在した場合、または、1997年(平成9年)から2004年(平成16年)までに通算6カ月以上滞在(居住)していたことがある方の献血をお断りすることにしました(上記赤字の国については、通算対象期間が1980年(昭和55年)から2004年(平成16年)まで)。
そして、2010年(平成22年)1月27日より1980年から1996年の英国滞在暦の献血制限を、1日(1泊)以上から通算1カ月(31日以上)に緩和することが、2009年(平成21年)12月の薬事・食品衛生審議会血液事業部会運営委員会にて、改めて輸血用血液製剤の安全性や安定供給等に及ぼす影響について検討された結果、決定されました。
また、献血者の健康を守る意味で2002年(平成14年)5月からは献血申込書に献血者の食事時間や睡眠時間を記載していただくことになりました。そして、問診票にある記載内容についても、より正確な情報が献血者に伝わるよう変更しました。
そして、同年9月1日からは献血者の既往症等の一つである肝臓病に関する質問にE型肝炎に関する事項も追加しました。
米国で猛威を振るったウエストナイルウイルスが臓器移植や輸血により感染することが確認されたことにより、海外から持ち込まれる病原体が輸血によって伝染することを防止するため、同年9月30日から過去1カ月以内に海外から帰国(入国)し、かぜに似た症状のある方からの献血をお断りすることになりました。そして、厚生労働省の意見書により、2003年(平成15年)3月からは、重症急性呼吸器症候群(SARS)やウエストナイルウイルスなどの輸入感染症を防止するため、国外から帰国(入国)された方には3週間、そして2004年(平成16年)8月からは4週間、献血をご遠慮いただくなど献血者並びに社会状況の多様化に応じて新規事項を追加し安全性の高い血液確保に努めるとともに、健診医師間で見解の相違が生じることのないよう問診マニュアルを全面改定いたしました。

GVHDの予防:自己血輸血への協力

1993年(平成5年)7月、自己血輸血に対する協力の方法を定めた「自己血輸血協力要綱」を作成し、これに基づき、医療機関の要請に応じた自己血輸血への協力を開始しました。また、1994年(平成6年)2月、重篤な輸血後副作用であるGVHD(GVHD:Graft Versus Host Disease:移植片対宿主病は、輸血した血液の細胞(移植片)が患者さん(宿主)の体内で生着・増殖し、その細胞が患者さんの細胞を「異物」として攻撃する致死率の高い病気)を予防するため、「放射線照射血輸血協力要綱」を作成して照射装置を順次整備し、医療機関の要請に応じて輸血用血液に対する放射線照射を行ってきました。
1998年(平成10年)4月28日、医薬品製造品目として4品目が製造承認、1998年(平成10年)6月19日の薬価収載されたことにより、その後本格的に放射線照射血液の供給が始まりました。

検査成績の通知と献血者顕彰規程・献血功労表彰制度
1995年(平成7年)4月1日からは、献血にご協力いただいた方々へお知らせしている生化学検査成績の検査項目の変更と、新たな献血功労表彰制度の運用を開始するとともに、積極的かつ継続的な献血協力に対する感謝の意を表するものとして、献血者顕彰規程を新たに設けました。
1998年(平成10年)7月21日に開催された厚生省中央薬事審議会血液製剤特別部会における検討の結果、本人の希望に応じて、HTLV-1抗体検査陽性者に対してその結果を通知すべきであるとの結論が得られ、1999年(平成11年)4月1日、九州地区を皮切りに希望者に通知を開始し、同年度中に全国(大阪センターは同年8月1日採血分)から実施されました。

製造物責任法(PL法)と血液製剤
1995年(平成7年)7月1日、製造物責任法(PL法:PL=Products Liability)の施行により、血液製剤についても安全性の確保が製造業者に求められるようになったことから、施行前の1994年(平成6年)12月、輸血用血液製剤の安全性確保や健康被害対策を検討するために、厚生省は血液問題検討会を設置しました。この検討会には、下部組織として、血液製剤の安全性確保に関する検討を行う安全性専門委員会と、血液製剤の健康被害防止策などを検討する健康被害専門委員会を設置し、検討には日本赤十字社も協力しました。

血液製剤の適正使用

1999年(平成11年)6月、厚生省は「血液製剤の使用指針」と「輸血療法の実施に関する指針」を都道府県知事に通知し、すべての血液製剤の国内完全自給に向け、さらなる血液製剤の使用適正化の推進を図り、1989年(平成元年)に制定された「輸血療法の適正化に関するガイドライン」については、制定後の輸血療法の進歩・発展を踏まえて再検討、改正が行われました。

核酸増幅検査(NAT)
1999年(平成11年)10月10日から、血しょう分画製剤〔1997年(平成9年)11月から〕に引き続き、輸血用血液にもウイルスを構成する核酸(DNAまたはRNA)を直接検出する方法である、核酸増幅検査(NAT、こちらを参照)を導入し、HBV、HCV、HIVの3種のウイルスに対して実施しています。感染したウイルスの種類や個人差によって異なりますが、数十日間感染していることを検出できない期間(ウインドウ・ピリオド)があり、その期間を短縮できるNATの導入により、日本赤十字社は血液製剤の安全性の確保・向上に努めています。

安全な血液製剤の安定供給の確保等に関する法律
厚生省は血液行政の新たな展開に向けての在り方に関し、幅広く検討することを目的として、「血液行政の在り方に関する懇談会」を1996年(平成8年)10月に設置しました。そして、国、地方公共団体、日本赤十字社をはじめとする事業者および医療機関の役割と責務、国内自給の推進策、安全性の確保対策などについて9回におよぶ論議を経て、1997年(平成9年)12月に「血液行政の在り方に関する懇談会報告書」がまとめられました。
これを受け、厚生省に「中央薬事審議会 企画・制度改正特別部会」が設置され、1998年(平成10年)3月から血液事業の法制化に向け、国、都道府県および日本赤十字の役割などについて2年9カ月にわたりさまざまな議論がなされましたが、血液事業法(仮称)の制定には至りませんでした。
そして、薬害エイズ事件を受け厚生省で検討されてきた血液事業法案作りは一時の中断をはさみ、2001年(平成13年)1月の省庁再編に伴い厚生労働省に引き継がれることになり再開されました。同省はその内容を「薬事法及び採血及び供血あっせん業取締法の一部を改正する法律案」としてまとめ、国会に提出、2002年(平成14年)7月25日衆議院本会議において可決され成立し、7月31日に公布されました。そして、同年8月31日には、有料での人体からの採血及び人の血液の提供のあっせんを禁止する部分並びにその罰則に係る部分が先行して施行されました。1年以内に施行することになっていたその他の部分も2003年(平成15年)7月30日に施行され、法律の名称も「採血及び供血あっせん業取締法」から「安全な血液製剤の安定供給の確保等に関する法律」(血液事業新法)として改められました。
血液事業新法の骨格の一つである基本理念には「血液製剤は、国内自給が確保されることを基本とする」とされ、国の責務として国内自給による事業運営を目指すことを明確化しています。さらに、「献血に係る教育・啓発」、「医療機関における血液の適正使用のための措置を講ずること」なども盛り込まれ、加えて、血液センターの過失によらない採血副作用に対する国家賠償制度の整備に向けて、「採血により献血者に生じた健康被害の救済の在り方について、速やかに検討を加え、その結果に基づいて法制の整備その他の必要な措置を講ずるものとすること」として、法律の附則に明記されました。

安全対策
日本赤十字社では、ウインドウ・ピリオドに献血された血液の使用による輸血後感染症などの輸血副作用における原因調査ができるよう、また、その感染拡大を防止する対策としての遡及(そきゅう)調査ができるよう全献血者の輸血用血液の一部を1996年(平成8年)9月1日から冷凍保管(-20℃以下)しています。
その保管期間については、医療機関における血液製剤管理簿の保管・管理期間を考慮し当面10年間として、採血後約1年間全国の各血液センターで保管した後、北海道千歳市の血漿分画センター、または、2000年(平成12年)4月1日に開設(同年5月1日業務開始)した京都府福知山市の血液管理センターに移送し、献血後情報への対応などのために保管しています。
また、血しょう分画製剤用原料血しょうについても献血後情報または輸血後情報に対応するために、平成13年3月からはすべての血しょう分画製剤用原料血しょうをある期間保管したあとに使用しています。

しかしながら、輸血用血液によるB型肝炎感染事例が発生し、2003年(平成15年)6月16日、それまでの安全対策の一つである感染症の遡及調査を見直すよう、厚生労働省から命令・指導を受け、日本赤十字社は7項目の安全対策【(1)遡及調査自主ガイドライン作成(ガイドラインに基づく遡及調査の開始:2004年(平成16年)8月15日)(2)新鮮凍結血漿(FFP)の貯留保管(2カ月貯留保管の実施:2004年(平成16年)1月30日(大阪センターは同月14日)、3カ月貯留保管の実施:同年8月31日、4カ月貯留保管の実施:同年12月28日、6カ月貯留保管の実施:2005年(平成17年)7月29日)(3)輸血用血液の感染性因子の不活化技術の導入(4)NATの精度向上(20プールでのNATスクリーニング開始:2004年(平成16年)8月28日)(5)医療機関での輸血後感染症に関する全数調査(6)E型肝炎ウイルス(HEV)の疫学調査について(7)保存前白血球除去の開始(血小板製剤:2004年(平成16年)10月25日採血分、成分採血由来血漿製剤:2006年(平成18年)3月1日採血分から製造し、6カ月貯留保管後の同年9月23日から供給開始、全血採血由来血液製剤:2007年(平成19年)1月16日採血分から製造し、血漿製剤については、6カ月貯留保管後の同年8月1日より供給開始、これに伴い全血採血由来血漿製剤の容量が200mL採血由来では80mLから120mLへ、400mL採血由来では160mLから240mLに変更されました。)】を実施することを発表し、その後、厚生労働省の諮問機関で審議が重ねられていたところ、再びウインドウ・ピリオドに献血された輸血用血液によるHIV感染事例が発生しました。そこで、日本赤十字社は先に発表した7項目に加え、検査目的の献血等を防止するために「献血者の本人確認を実施する」ことを発表し、2004年(平成16年)3月から東京、大阪、北海道で試験的に本人確認を行い、同年10月から全国の血液センターで本格実施しています。

コンピュータシステムの構築
各都道府県血液センターが独自に構築していましたコンピュータシステムを全国統一し、輸血用血液の安全性の向上と円滑な供給、献血者および医療機関に対する充実、業務の合理化・効率化、そしてネットワーク体制による全国統一的な業務運用を実現できるよう第一次血液事業統一システムの導入が1994年(平成6年)1月から全国の血液センターで順次行われました。
そして、全国各血液センター間のコンピュータ・ネットワーク化が実現し、1999年(平成11年)5月12日からは全国どこで献血にご協力いただいても、安全性にかかわる情報や今までの献血状況が参照できるようになり、輸血用血液の安全性がさらに強化されました。
しかし、血液事業を支える血液事業統一コンピュータシステムは稼働後10年目を迎え、業務の変革に伴う仕様変更や業務量の増大など現状のシステムでは対応しきれないようになりました。そこで、血液センターの集約化、広域化を見越した今後の血液事業のあるべき姿への変化にも対応できるように検討が行われ、2004年(平成16年)1月2日の栃木県赤十字血液センターを皮切りに第二次血液事業統一システムの導入が全国の血液センターで順次行われ、6月27日、千葉県・富山県・高知県・長崎県赤十字血液センターを最後にすべての血液センターで導入が完了しました。

平成24年4月には、血液事業統一システムを刷新し、「血液事業情報システム」として、経理機能と用度管理機能の一部が先行稼働しました。続いて、献血・採血管理機能、製造管理機能、販売管理機能、情報統計機能が段階的に稼働し、平成26年6月には全国稼働が完了しました。

血液事業本部制の導入
平成16年10月1日、血液事業の実施体制を充実強化し、血液事業に関する権限と責任を明確にさせる目的で日本赤十字社は血液事業本部制を導入しました。
そして、適切で迅速な意思決定をするため血液事業本部に「血液事業経営会議」を設置し、その運営に学者や製薬会社の元経営者、厚生労働省のOBなど、外部から招いた専門家の方々に加わっていただき、民間の経営手法を取り入れながら血液事業の重要事項について審議、方針を決定することで、今後、血液事業に取り組んでいくにあたり、迅速性と透明性に心掛けて、安全な血液の安定供給を目指し、国民の皆さまのより一層の信頼が得られるような事業展開を図っています。

情報公開窓口の設置
血液センター事業の運営については、ことのほかその透明性が求められていることから、日本赤十字社は自主的に「日本赤十字社の保有する情報の公開に関する実施要綱」を制定し、当センターにおいても2002年(平成14年)4月1日に「情報公開窓口」を設置し情報の開示申し出に的確に応えられるよう体制を整えています。

個人情報保護
2003年(平成15年)5月、個人情報の保護に関する法律が制定され、公布後2年以内に施行されることになりました。
赤十字運動が国民の皆さまの多大なるご支援とご協力のもとに成り立ち、献血者情報をはじめ膨大な数の個人情報を取り扱っている日本赤十字社としても個人の人格を尊重する理念のもと、業務上知り得た個人情報の漏洩や違法な利用等を防止するため、社内規程(日本赤十字社の保有する個人情報保護規程)を同年11月に制定し、法律の施行前からその保護に鋭意努めるとともに、2005年(平成17年)4月から全面施行された個人情報保護法に則り、国民の皆さまの信頼に応えられるよう努めています。

広域事業運営体制の導入
平成24年4月1日、「安全な血液製剤」を医療機関などへ「安定的に供給」することを、さらに充実させるため、日本赤十字社は広域的な事業運営体制を開始しました。各都道府県の血液センターの単位での運営から、より広域なブロックを単位とする運営体制(広域事業運営体制)に移行いたしました。
日本赤十字社近畿ブロック血液センターを大阪府茨木市の彩都ライフサイエンスパークに新設し、近畿ブロック(滋賀、京都、大阪、兵庫、奈良、和歌山)内の年間約88万人分の献血血液を受け入れ、各都道府県の血液センターを通じて医療機関に血液をお届けします。
このようにブロックを単位とする広域エリア内で計画的に献血者を確保し、血液製剤の在庫を一元管理する広域需給体制を整備することで、みなさまからいただいた血液をより一層有効に活用することが可能となります。